スマホが生活必需品となった現代、「スマホ首(テキストネック)」と呼ばれる首・肩の不調が新たな健康問題として世界的に注目されています。国際的な調査では、大学生や若年成人の17〜68%がテキストネックに該当するとの報告もあり、子どもや思春期世代への影響も懸念されています。本記事では、テキストネックの定義と最新のエビデンス、そして日常で始められる予防法・セルフケアまで、医師の視点から解説します。
1 スマホ首(テキストネック)とは?....定義と最新の学術的見解
スマホ首....医学的には「テキストネック(text neck)」と呼ばれるこの状態は、スマートフォンやタブレットを操作する際に首を前方に大きく傾けた姿勢を長時間続けることで生じる「反復性ストレス障害(オーバーユース症候群)」の一種と位置づけられています。主な特徴は、首・肩・上背部の痛みやこり、頭痛、可動域の制限などです(文献1)
ただし、学術的には重要な補足があります。2023年に発表されたレビューでは、スマホ首(テキストネック)は「スマホ操作時の頸部前屈姿勢という"習慣"を指す姿勢概念」として定義するのが妥当とされましたが、現時点では「その姿勢自体が首の痛みの直接原因である」との科学的証拠は一貫していないと結論づけられています(文献2)。
医師からのポイント
「スマホを下向きで見る=必ず首を痛める」という単純な図式ではありません。姿勢に加え、使用時間や睡眠の質、運動習慣といった生活全般の要因が複合的に影響するというのが、現在の医学的な理解です。
2 有病率:どれくらいの人がなっている?
スマホ首(テキストネック)は決して珍しい状態ではありません。複数の国際的な疫学研究から、その有病率の高さが報告されています。
若年成人・大学生での有病率
大学生や医学生を対象とした複数の調査で、スマホ首(テキストネック)の有病率は概ね17〜68%とされています。その多くは軽度〜中等度の首の機能障害にとどまるものの、日常生活に支障をきたすケースも少なくありません(文献3)。
子ども・思春期——小児の新たな健康問題
スマホ首(テキストネック)は成人だけの問題ではありません。子どもや思春期世代においても、長時間のデジタル機器使用に関連した頭痛・首痛・姿勢異常が報告され、小児の新たな健康問題として国際的に懸念が高まっています(文献4)。タブレット学習やオンライン授業が日常化した現在、お子さまの姿勢にも注意が必要です。
3 スマホ首(テキストネック)の症状と身体への影響
スマホ首(テキストネック)に伴う症状は多岐にわたります。研究で報告されている主な症状を見ていきましょう。
首・肩の慢性的なこり・痛み
もっとも頻度の高い症状です。首を前方に傾けた姿勢が続くことで、後頸部から僧帽筋にかけて持続的な筋緊張が生じます。その結果、慢性的なこりや鈍い痛みとして現れ、上背部(肩甲骨周辺)にまで波及することも珍しくありません(文献5)。
頭痛・睡眠障害
スマートフォンの長時間使用などに伴う首の筋肉の過緊張(テキストネック症候群など)は、頭痛を引き起こす要因となります。さらに、こうした首の症状は、睡眠の質と関連していることが報告されています。(文献1)。
姿勢異常....前方頭位と頸椎配列の変化
長期間にわたるスマホ姿勢は、いわゆる「前方頭位(フォワードヘッドポスチャー)」を定着させる可能性があります。頭が体幹より前方に突き出した姿勢が常態化すると、猫背や巻き肩を伴い、頸椎の自然な前弯が失われていくことがあります(文献1)。
4 姿勢と首の痛みの関係....エビデンスが示す意外な事実
「スマホを下向きで見る=首が痛くなる」というのは直感的に理解しやすい話ですが、科学的な研究結果は必ずしも単純ではありません。医師として、エビデンスの全体像を正直にお伝えします。
「姿勢だけが原因ではない」とする研究
大規模な横断研究や縦断研究では、スマホ使用時の頸部前屈角度(いわゆるテキストネック姿勢)と首の痛みとの間に有意な関連が認められなかったという結果が複数報告されています(文献6)。
使用時間やスマホ依存が影響する可能性
一方で、自己申告によるテキストネック姿勢やスマホの過度な使用・依存度と首の障害との関連を認めた研究も複数あります。長時間の使用や大きな前屈角度ほど障害が強いと報告するものもあり、量的な蓄積が影響する可能性は否定できません(文献7)
医師からのポイント
2025年の縦断研究(文献6)では、「スマホ使用時の頸部前屈姿勢は首の痛みのリスク因子ではなかったが、睡眠の質の低さと運動不足はリスク因子であった」と報告されています。つまり、スマホの使い方だけでなく、生活習慣全般を見直すことが首の健康にとって重要であることを示す科学的根拠が蓄積されつつあります
5 エビデンスに基づくスマホ首(テキストネック)予防5つのアドバイス
系統的レビューやスコーピングレビューにおいて、理学療法的な介入がスマホ首(テキストネック)の痛み軽減・姿勢改善・頸椎可動域改善に有効であると報告されています。研究で推奨されている予防習慣をご紹介します。
a スマホを目の高さに近づける
スマホを目の高さ付近まで持ち上げ、頸部の前屈を最小限に抑えます。スマホスタンドやタブレットホルダーの活用も効果的です。わずかな角度の違いが、首への累積負荷を大きく変えます(文献7)。
b 頻繁に休憩とストレッチを取り入れる
症状の管理においては予防が最も重要であり、作業環境の人間工学的な見直し、デバイス画面の照明やグレア(まぶしさ)の調整とともに、頻繁に休憩をとること(taking frequent breaks)、姿勢を正すためのエクササイズ(姿勢運動)が有効とされています(文献8)。
c スマホの使用を最小限にする
スマホの使用自体を最小限にし、長時間にわたる負荷を避けることは、スマホ首(テキストネック)および首の障害に対する極めて重要な予防策として位置づけられています。(文献7)。
d 適度な運動習慣を維持する
最新の縦断研究では、定期的な身体活動が首の痛みリスクの低下と有意に関連しています。ウォーキングや軽いジョギングなど、全身を動かす習慣が首の健康を守る基盤となります(文献6)。
e 子どもにはスクリーンタイム制限と姿勢教育を
成長期のお子さまには、スクリーンタイムの適切な管理と早期からの姿勢教育が特に重要とされています。親子でデジタル機器との付き合い方を見直してみましょう(文献4)。
6 研究で効果が報告されているエクササイズ
研究レベルで有効性が報告されているエクササイズをご紹介します。特に、自主的な矯正運動プログラム(8週間・週5回)によって首の痛みと障害スコアの改善、前方頭位の改善が報告されており(文献9)、継続が鍵となります。
① あご引き運動(チンタック)
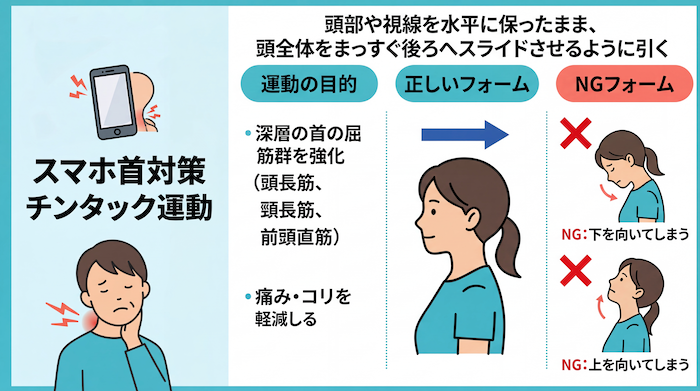
あごを上下に傾けず、頭部を水平に保ったまままっすぐ後方にスライドさせます。自重を用いて1セット10回を、10秒の休憩を挟んで合計3セット実施します。頻度は「1日1回、週5日」が目安です。研究では、通常の生活を続けたグループと比較して、この運動を含む自己管理矯正運動を行ったグループで、首の痛み(SNP)と頸部障害指数(NDI)の有意な軽減が報告されています。首の深部屈筋を強化し、前方頭位(フォワードヘッドポスチャー)を矯正する効果が期待できます(文献9)。
② 首の前後ストレッチ
首をゆっくり前に倒し、あごを胸に近づけるように10秒キープ。次に首を後方にそらし、目線を天井に向けて10秒キープします。前後の筋肉をバランスよくほぐすことで、可動域の維持・改善に役立ちます。急な動きは避け、ゆっくりと行いましょう。
③ 肩甲骨の引き寄せ(スキャプラスクイーズ)
両腕を体の横に下ろした状態で、左右の肩甲骨を背骨に向かって引き寄せるように胸を張ります。5秒キープ × 10回。上背部の筋肉を強化し、巻き肩の改善に効果的です。
④ 首回しと肩上げ
首をゆっくりと左右に回して筋肉をほぐします(急に動かすと筋を痛める可能性があるため、ゆっくり行ってください)。続けて、両肩を耳に近づけるように引き上げ3〜5秒キープし、脱力して下ろします。5〜10回繰り返すことで、肩周りの緊張がほぐれます。
7 まとめ
◉スマホ首(テキストネック)は、スマホ操作時の頸部前屈姿勢の習慣から生じる反復性ストレス障害の一種。若年成人の17〜68%に認められ、子どもの健康問題としても注目。
◉「姿勢=原因」は過度な単純化。最新の縦断研究では、睡眠の質や運動習慣といった生活要因も首の痛みリスクに重要な影響を与えることが明らかに。
◉予防の5本柱:
①スマホを目の高さに近づける
② 頻繁に休憩とストレッチ
③スマホの使用を最小限に
④適度な運動習慣
⑤子どものスクリーンタイム管理。
◉チンタック運動と複合的エクササイズの継続で、痛み・障害・姿勢の改善が研究レベルで報告されている。
◉スマホとの付き合い方を見直し、日々の小さな習慣の積み重ねが、首と肩の健康を長く守る鍵となる。
なお、スマホ首の影響は痛みや姿勢の問題だけにとどまりません。首を前に傾ける姿勢が習慣化すると、首前面の皮膚が繰り返し折りたたまれることで「首のシワ」が深く刻まれやすくなることも見逃せないポイントです。特に20代〜30代の若い世代でも、スマホ習慣によって首の横ジワが目立ち始めるケースが増えています。
セルフケアやストレッチで首の健康を守ることは大切ですが、すでに定着してしまった首のシワには、医療によるアプローチが効果的です。当院では、フラクショナルレーザー、リジュラン・ボトックス、ハイドロなど、首のシワの状態に合わせた複数の施術メニューをご用意しています。
「首のシワが気になり始めた」という方は、ぜひお気軽にご相談ください。
▶ 首のシワに対する施術の詳細はこちら
また、首のエイジングケアは早めのスタートが肝心です。関連記事「20代から始める首のエイジングケア」もあわせてご覧ください。
首のシワに対する施術
首についての関連記事
【参考文献】
1) Evidence based treatment strategies for Text Neck Syndrome: a review
Shinde Sandeep B, Bhende Radha P
International Journal of Occupational Safety and Health
2023;13(2), 245-257
2) Defining text neck: a scoping review
Tatiana Grasser
Eur Spine J, et al.
2023 Oct;32(10):3463-3484
3) Prevalence, Position, and Duration of Digital Gadgets and (Neck Pain and Disability) Text Neck Syndrome among Postgraduate Students
Aswini G, K Manimozhi
Archives of Medicine and Health Sciences
2025;13(1): 71-77
4) Text Neck Syndrome in Children and Adolescents
Daniela David, et al.
Int J Environ Res Public Health
2021 Feb 7;18(4):1565
5) Text Neck Syndrome - Systematic Review
Sunil Neupane, et al.
Imperial journal of interdisciplinary research
2017;3(7):141-148
6) Cervical flexion posture during smartphone use was not a risk factor for neck pain
Igor Macedo Tavares Correia, et al.
Braz J Phys Ther
2025 Nov-Dec;29(6):101258
7) Prevalence of text neck posture, smartphone addiction, and its association with neck disorders among university students in the Kingdom of Saudi Arabia during the COVID-19 pandemic
Mohamed Sherif Sirajudeen, et al.
PeerJ
2022 Dec 15:10:e14443
8) Text Neck Syndrome: Disentangling a New Epidemic. Acta Med Acad, 51, 123-127
Alexandra-Regina Tsantili, et al.
Acta Med Acad
2022 Aug;51(2):123-127
9) Self-Management Exercises Intervention on Text Neck Syndrome.
Faeze Sarraf, et al.
Pain Manag Nurs
2023 Dec;24(6):595-602



制作・執筆:坂田修治(医師:美容外科・美容皮膚科 青い鳥 院長)
(最終更新日:2026年2月27日)