「抗がん剤治療が終わったのに、顔のしみが消えない」――そうしたご相談を受けたことをきっかけにこの記事は生まれました。
がん治療の進歩によって生命予後は大きく改善しましたが、治療によって生じた色素沈着は長らく「治療のやむを得ない代償」として見過ごされてきました。しかし米国では、がん治療と並行して皮膚を守る「腫瘍皮膚科学(Oncodermatology)」という新たな専門領域が急速に発展し、色素沈着に対しても積極的な治療が行われています。
本記事では、抗がん剤による顔の色素沈着・しみの原因と自然経過を解説したうえで、日本と米国の治療アプローチの違い、そして当院の治療方針をお伝えします。
1 抗がん剤による「しみ・色素沈着」はなぜ起こる?顔の黒ずみの原因
1-1 メカニズム ― なぜ抗がん剤で「しみ」ができるのか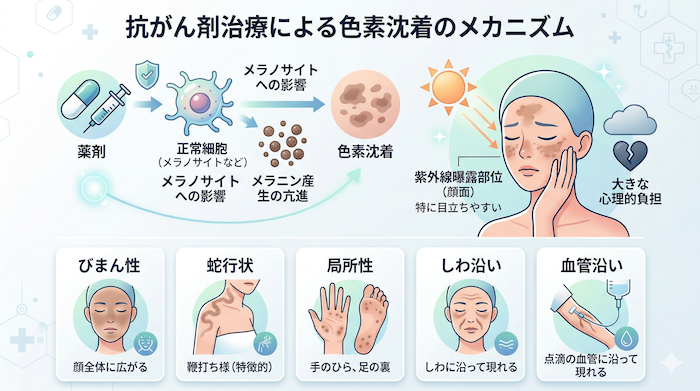
抗がん剤(化学療法薬)は、がん細胞だけでなく、正常な細胞にも影響を及ぼします。皮膚においては、メラニンを産生するメラノサイトが薬剤により直接刺激されたり、薬剤による炎症反応をきっかけとしてメラニン産生が亢進したりすることで、色素沈着が生じます。とくに紫外線に曝露される顔面は色素沈着が目立ちやすく、患者さんにとって大きな心理的負担となります。
色素沈着のパターンは薬剤によってさまざまで、びまん性(顔全体に広がるもの)、蛇行状(ブレオマイシンに特徴的な鞭打ち様の色素沈着)、手のひらや足の裏に限局するもの、しわに沿って現れるもの、点滴の血管に沿って現れるものなど多彩です。
1-2 色素沈着を起こしやすい抗がん剤
皮膚の色素変化は、従来型の抗がん剤だけでなく、分子標的薬でも高頻度に認められます。36の臨床試験・8,052人の患者を対象としたメタアナリシスでは、分子標的薬による皮膚の色素変化の発症率は17.7%、毛髪の色素変化は21.5%と報告されています(文献1)。
2 抗がん剤の色素沈着はいつ消える?放置しても「しみが消えない」ケース
抗がん剤による色素沈着の多くは「炎症後色素沈着」のメカニズムを持ち、薬剤の投与が終了すれば、数ヶ月から数年をかけて徐々に薄くなる傾向があります。しかしその回復の程度と速度には大きな個人差があり、すべての方で完全に消えるわけではありません。
とくにメラニンが表皮だけでなく真皮(皮膚の深い層)にまで沈着した場合や、線維化を伴う場合には、色素沈着は数年以上にわたって持続するか、永続的に残ることがあります(文献2)。こうした深い色素沈着は自然消退が期待しにくく、積極的な治療介入が必要となるケースです。
がんサバイバーの皮膚に関する調査では、小児がん経験者の成人のうち最大59%が慢性的な皮膚の問題を報告し、約30%が治療終了後も長期にわたり目に見える瘦痕や外見の変化を経験しているという報告があります。色素沈着を含む皮膚の続発症は、患者さんにとって「がんを経験したことの視覚的なリマインダー(爪痕)」として残り続けるものなのです(文献2)。
3 日本のアピアランスケアにおける「しみ・色素沈着」対応の現状と課題
日本のがん治療の現場において、抗がん剤による色素沈着は「命に関わる治療における、やむを得ない副次的な問題」として位置づけられてきました。がん治療の主目的はあくまで腫瘍の縮小や生存期間の延長であり、色素沈着のような「見た目の問題」は優先度が低く扱われがちです。
実際に日本の「がん治療におけるアピアランスケアガイドライン2021年版」では、抗がん剤による色素沈着に対して特定の薬剤を推奨していません。ハイドロキノンの外用は「治療効果があるという報告はない」、ビタミンCの投与は「十分な根拠はない」、トラネキサム酸の内服は「予防および治療効果があるという報告はない」とされています(文献3)。もっとも、日本の保険診療において色素沈着に適応のある治療薬はビタミンCの内服剤くらいしかなく、推奨できる選択肢自体が乏しいという事情もあります。
その結果、臨床の現場では「紫外線を避けてください」「自然に薄くなるのを待ちましょう」というアドバイス以上の対応は行われていないのが実情です。
4 がん治療の色素沈着を救う新潮流「腫瘍皮膚科学(Oncodermatology)」とは
米国では、がん治療によって引き起こされる皮膚・毛髪・爪・口腔粘膜の有害事象を専門的に研究し、その予防・治療・ケアを行う「腫瘍皮膚科学(Oncodermatology)」という新たな医療領域が急速に発展しています。
腫瘍皮膚科学が重視するのは、単に「皮膚の副作用を治す」ことだけではありません。皮膚毒性が重症化すると、命を救うための抗がん剤の減量や治療の中断を余儀なくされることがあります。皮膚症状を適切に管理してがん治療のドロップアウトを防ぎ、治療を完遍させること――これが腫瘍皮膚科学の最大の目的の一つです(文献4)。
4-1 「支持的」と「修復的」― 2つのアプローチ
支持的腫瘍皮膚科学(Supportive Oncodermatology)
• がん治療中の患者さんを対象とし、ざ瘡様皮疹、手足症候群、放射線皮膚炎、乾燥、かゆみなどの急性の皮膚毒性の予防と症状緩和を行います
• 治療開始前からの保湿・光防御などの予防的介入が不可欠とされています
修復的腫瘍皮膚科学(Restorative Oncodermatology)
• がん治療を終えた「がんサバイバー」を対象とする、近年注目されている新しい概念です
• 治療終了後も長期間にわたって残存する深い色素沈着、永続的な脱毛、爪の変形、瘦痕などの慢性的な変化に対処します
• レーザー治療やケミカルピーリングなどを通じて外見と機能を修復し、患者さんの心理的・社会的な回復を支援します
4-2 「症状が出てから」ではもう遅い ― 予防的(Pre-emptive)アプローチとは
日本では、色素沈着が現れてから「どうしましょう」と対応を始める反応的なアプローチが一般的です。しかし米国の腫瘍皮膚科学では、皮膚障害が現れてから対処するのではなく、がん治療を開始する前、あるいは開始と同時に積極的なスキンケアや予防策を講じる「予防的(Pre-emptive)」なアプローチへと大きなパラダイムシフトが起きています(文献1)。
予防的アプローチの目的
• 皮膚バリア機能の維持と重症化予防:治療開始前から皮膚のバリア機能を保つことで、皮膚障害の発生そのものを防ぎ、重症度を低下させます
• がん治療の完遍(ドロップアウト防止):皮膚の副作用を理由とした抗がん剤の減量や治療中断を防ぎ、がん治療の成功を後押しします
• レスキュー治療の減少:早期に介入しておくことで、症状悪化後に強い治療薬を用いるリスクを減らすことができます
「予防的」アプローチの実践内容
米国の腫瘍皮膚科学や各種コンセンサスでは、治療開始前からのベースライン・スキンケア(プロアクティブフェーズ)として以下が推奨されています。
◉徹底した保湿と刺激の排除(文献5): アルコールベースのローションや刺激の強い製品を避け、肌のpHに近い(pH5程度)刺激の少ない洗浄剤を使用します。また、シャワーの時間を短くし、セラミドやシアバターなどを含む高保湿のクリームや軟膏を1日複数回、症状がなくても予防的にたっぷりと塗布します。
◉徹底した光防御(紫外線対策)(文献5): SPF50以上かつUVA/UVBを広域に防御する日焼け止めのこまめな塗布や、帽子、サングラス、UV保護衣類などを用いて、治療開始時から徹底的に紫外線を遮断します。色素沈着は、とくに日光の影響で悪化するため重要な予防策となります。
◉患者教育(文献1): 治療開始前に、どのような皮膚症状が起こり得るか、またそれを防ぐための日々のスキンケア方法を患者自身に教育し、予防策への継続的な取り組み(アドヒアランス)を高めます。
◉薬剤による予防(特定の抗がん剤の場合)(文献4): 皮膚障害が強く出やすい特定の薬剤(EGFR阻害薬など)を使用する場合は、皮膚症状が出る前から、予防的に経口抗生物質(ドキシサイクリンなど)やステロイド外用薬を6週間程度使用することで、重度の皮膚障害の発生率を劇的に減少させることが確認されています。
5 がんサバイバーのスキンケアと修復的アプローチ(修復的腫瘍皮膚科学)の重要性
抗がん剤の投与期間が終了し、患者さんが「がんサバイバー」としての生活フェーズへ移行した後にも、色素沈着が残存するケースは少なくありません。
こうした色素沈着は外用薬だけでは十分な改善が得られないことがあり、その場合に検討されるのがレーザー治療やケミカルピーリングです。
ただし、それらの治療はがん治療が完了し、皮膚の状態が安定してから慎重に行う必要があります。
修復的腫瘍皮膚科学の意義
修復的腫瘍皮膚科学は、単なる「美容目的」の治療ではありません。がん治療による不可逆的な外見の変化は、患者さんにとって「がんを経験したことの目に見えるリマインダー」であり続けます。
とくに顔面の色素沈着は、社会的な場面での自信の喪失やうつ症状と関連することが複数の研究で報告されています。
修復的腫瘍皮膚科学は、患者さんの社会的アイデンティティを回復させ、がんサバイバーとしての人生の質を向上させることを目的とした医療なのです。
6 「抗がん剤のしみが消えない」悩みに寄り添う、当院の3つの治療方針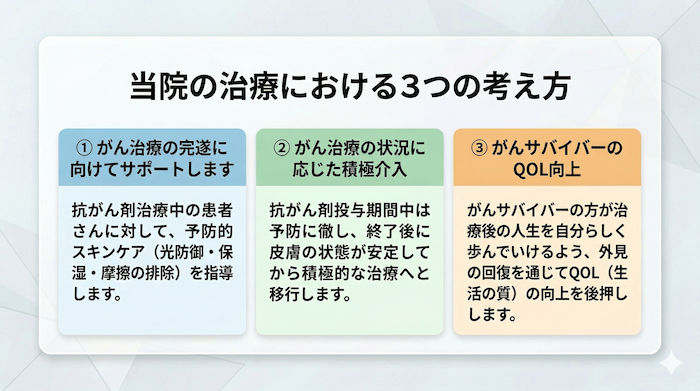
当院では、米国で発展する腫瘍皮膚科学(Oncodermatology)の知見を取り入れ、抗がん剤による顔の色素沈着に対して、以下の3つの考え方を治療の柱とします。
① がん治療の完遂に向けてサポートします
抗がん剤治療中の患者さんに対して、当院では予防的スキンケア(光防御・保湿・摩擦の排除)を指導・サポートします。
これらの基本ケアは色素沈着の予防にとどまらず、皮膚障害全般の重症化を防ぐ効果があることが国内外の文献で示されています。皮膚の副作用が重症化すると、命を救うための抗がん剤の減量や中断を余儀なくされることがあります。
当院の予防的スキンケア支援は、そうしたドロップアウトを防ぎ、がん治療を最後まで完遂するためのサポートになります。
② がん治療の状況をふまえた上で、積極的に治療介入します
色素沈着の治療は、「いつ、何をするか」のタイミングが極めて重要です。当院では、患者さんのがん治療の進行状況を十分に把握した上で、フェーズに応じた治療を行います。
抗がん剤の投与期間中は予防に徹し、がん治療が終了して皮膚の状態が安定した段階で、外用剤やレーザー治療などの積極的な治療へと移行します。
日本の多くの医療機関で行われている「様子を見ましょう」という消極的な対応ではなく、適切なタイミングで積極的に介入する――これが当院の基本姿勢です。
③ がんサバイバーとしてのQOLを向上させます
がん治療後も長期にわたって残る顔の色素沈着は、患者さんにとって「がんを経験したことの視覚的なリマインダー(爪痕)」であり続けます。鏡を見るたびに治療の記憶がよみがえり、社会生活への自信を失ってしまう方も少なくありません。
当院の治療は、単なる「美容目的のしみ取り」ではありません。がんサバイバーの方が、がんを乗り越えた先の人生を自分らしく歩んでいけるよう、外見の回復を通じてQOL(生活の質)を向上させること――これが、修復的腫瘍皮膚科学(Restorative Oncodermatology)の理念に基づく、治療の最終的な目的です。
7 【フェーズ別】炎症後色素沈着(抗がん剤のしみ)の具体的な治療法
残念ながら米国で生まれた「腫瘍皮膚科学」を日本で実践することはハードルが高いですが、抗がん剤が原因で生じる顔の色素沈着に限定すれば、自由診療を利用することで、腫瘍皮膚科学のエッセンスを取り入れることもできます。
ここでは、抗がん剤治療のフェーズに応じた2段階の治療方針を説明します。
フェーズ1:抗がん剤の投与期間中 ― 予防のための「3つの基本」
国内外の腫瘍皮膚科学のコンセンサスや、日本の国立がん研究センターの指導(文献6)においても推奨されている以下の「3つの基本」を、抗がん剤投与中から徹底します。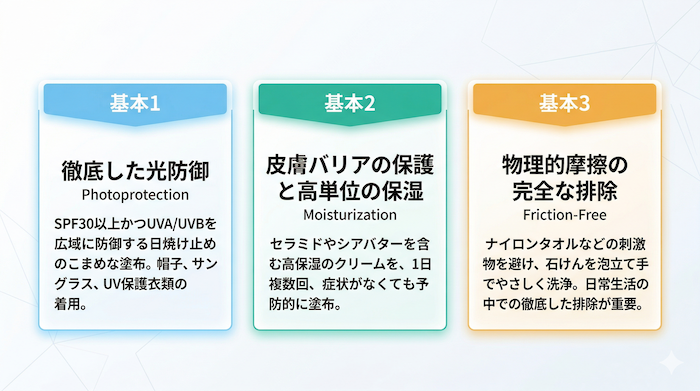
フェーズ2:抗がん剤投与終了後 ― 外用剤を中心とした積極的治療
がん治療が終了し、生活フェーズへ移行した後は、残存する色素沈着に対して外用剤を中心とした積極的な治療を開始します。
エビデンスを重視しながら、日本人の肌に合わせて選択した以下の外用剤をおすすめします。
◉ハイドロキノン(2〜4%)(→クリニック処方のハイドロキノンはこちらへ)
米国の腫瘍皮膚科学などの海外文献では、がん治療による色素沈着に対する第一選択薬(First-line treatment)として有効とされています(文献7)。ただし、オーストラリアやニュージーランドの専門家によるコンセンサスでは、「がん治療終了から6ヶ月以内は使用すべきではなく、使用期間も6ヶ月を超えないようにする」といった使用上の注意も提唱されています(文献5)。
◉アゼライン酸(5〜20%)(→クリニック処方のアゼライン酸はこちらへ)
海外の医学論文において、アゼライン酸はがん治療に伴う色素沈着に対して「有効」であり、第一選択薬(First-line treatment)のひとつとして推奨されています(文献7)。濃度5〜10%のアゼライン酸はハイドロキノン、レチノイド、およびステロイドと組み合わせて、濃度20%のアゼライン酸は単独で外用することも有効な治療の選択肢として挙げられています(文献7)。
◉ナイアシンアミド(→クリニック処方のナイアシンアミドはこちらへ)
ナイアシンアミドを含む外用薬は、メラニンを作り出す細胞(メラノサイト)から表皮の細胞(ケラチノサイト)へのメラノソームの移行を阻害する働きがあります。これにより、皮膚の過剰な色素沈着を軽減することが示されているため、日焼け止めなどの紫外線対策と併せて、積極的な使用が推奨されています(文献7)。
ナイアシンアミドは色素沈着の改善だけでなく、抗がん剤治療中に頻発する他の皮膚トラブルの予防・ケア成分としても非常に高く評価されています。ベースライン・スキンケア(毎日の保湿剤)の推奨成分として、シアバターやセラミドとともにナイアシンアミドが挙げられています(文献7)。
これらの外用剤を患者さんの肌状態に合わせて組み合わせ、段階的に治療を進めます。外用剤治療に十分な反応が得られない場合には、ケミカルピーリングやレーザー治療といったデバイスベースの治療も考慮します。
外用薬に反応しない色素沈着に対して、第二選択としてのレーザー治療・ケミカルピーリング
◎Qスイッチレーザー
外用薬に反応しない色素沈着に対して、Qスイッチレーザーはケミカルピーリング等と並ぶ重要な第二選択治療として評価・実践されています(文献7)。
しかし、一般的な色素沈着に対しては効果に「ばらつきがある」ため慎重な照射が求められる一方で、放射線治療の位置決めに用いられる「放射線タトゥー」の除去においては傷跡を残しにくい優れた治療法として高く評価されています(文献7)。
▶当院のQスイッチレーザー:
定番のルビーレーザー Qスイッチルビーレーザー
肌への負担の少ないフラクショナル ルビーフラクショナル
◎ケミカルピーリング
Qスイッチレーザーが効果に「ばらつきがある」とされている一方で、グリコール酸やサリチル酸を使用したケミカルピーリングは、外用薬と組み合わせることで抗がん剤による色素沈着を改善するための実践的で有効な第二選択治療として評価されています(文献7)。
▶当院のケミカルピーリング:
Dr.施術のピーリング サリチル酸マクロゴールピーリング
ホームピーリングならWiQo WiQo美容液
9 まとめ|化学療法による顔の黒ずみ・しみが消えないとお悩みの方へ
抗がん剤による顔の色素沈着は、がんそのものを克服した後も患者さんを苦しめ続ける、見過ごされてきた問題です。日本では「自然に薄くなるのを待ちましょう」という対応が一般的ですが、米国では腫瘍皮膚科学(Oncodermatology)という専門領域のもと、がん治療中からの予防的スキンケア、そして治療後の積極的な色素沈着治療が実践されています。
当院では、この腫瘍皮膚科学のエッセンスを日本の自由診療に取り入れ、抗がん剤治療中の予防的ケア(光防御・保湿・摩擦排除の「3つの基本」)から、治療終了後の外用剤治療(ハイドロキノン、アゼライン酸、ナイアシンアミド)、さらに必要に応じたレーザー治療やケミカルピーリングまで、フェーズに応じた一貫した治療をご提供しています。
「がん治療後のしみが消えない」「どこに相談すればよいかわからない」という方は、まずはお気軽にご相談ください。当院では、がんサバイバーの方の肌のお悩みに真摯に向き合い、エビデンスに基づいた最適な治療プランをご提案いたします。
【参考文献】
1. Pigmentary changes in patients treated with targeted anticancer agents: a systematic review and meta-analysis
Julia Dai, et al.
J Am Acad Dermatol
2017; 77(5): 902–910.e2
2. Corrective and Restorative Dermatology in Cancer Survivors: An Urgent Unmet Need!
Luca Rapparini, et al.
Am J Clin Dermatol
2026 Mar 31.doi: 10.1007/s40257-026-01027-0
3. 日本がんサポーティブケア学会 編(2021)
がん治療におけるアピアランスケア ガイドライン 2021年版
金原出版
4. Toxic Side Effects of Targeted Therapies and Immunotherapies Affecting the Skin, Oral Mucosa, Hair, and Nail
Mario Lacouture, Vincent Sibaud
Am J Clin Dermatol
2018 Nov;19(Suppl 1):31-39
5. Management of Skin Toxicities in Cancer Treatment: An Australian/New Zealand Perspective
Rahul Ladwa, et al.
Cancers
2024 Jul 12;16(14):2526
6. 国立がんセンター中央病院WEBサイト「生活の工夫インタビュー:色素沈着や皮膚の変化の対処法」https://www.ncc.go.jp/jp/ncch/division/nursing/power/010/100/index.html
(2026年4月6日参照)
7. Restorative Oncodermatology: Diagnosis and Management of Dermatologic Sequelae from Cancer Therapies
Anthony M Rossi, et al.
J Am Acad Dermatol
2021 Sep;85(3):693-707

制作・執筆:坂田修治(医師:美容外科・美容皮膚科 青い鳥 院長)
(最終更新日:2026年4月7日)










